بافت شناسی نظری > بافت عصبی > اعصاب محیطی
دستگاه عصبی محیطی
مقصود از دستگاه عصبی محیطی هر بافت عصبی خارج از مغز و نخاع است. هنگامی که از دستگاه عصبی محیطی صحبت میشود آن چه بیشتر جلب توجه میکند، خودِ اعصاب محیطی هستند، در حالی که اعصاب، تنها یکی از سه جزء اصلی دستگاه عصبی محیطی هستند. در کنار اعصاب، عقده های عصبی و پلکسوسهای عصبی نیز اجزاء بسیار مهم این دستگاه هستند. نوروترانسمیترهای اصلی دستگاه عصبی محیطی استیل کولین و نورادرنالین هستند.
اعصاب محیطی
عصب محیطی عبارت است از یک دسته از تارهای عصبی که وظیفۀ انتقال پیام عصبی را از بدن به مغز و نخاع یا از مغز و نخاع به بدن بر عهده دارد. اعصاب عموماً فاقد جسم سلولی هستند و فقط شامل آکسونها هستند. یک عصب شبیه یک کابل تلفن است که فقط پیام را به/از مرکز مخابرات منتقل میکند. سیمهای مسی داخل کابل تلفن، در حال آوردن یا بردنِ پیام به یا از مرکز تلفن هستند. به تارهای عصبی که پیامی را به نخاع و مغز میبرند، تارهای آوران و به تارهایی که پیام عصبی را از مغز یا نخاع به اندامها منتقل می کنند، تارهای عصبیِ وابران میگوییم. تارهای عصبی وابران را نورونِ حرکتی نیز میخوانند؛ این نورونها به تارهای عضلانی یا به غدد ختم میشوند. برخی از مؤلفین همۀ نورونهای آوران را نورونِ حسی مینامند، بهتر است میان نورونهای حسی که پیامهای حسی را به مرکز منتقل میکنند و دیگر نورونهای آوران تمایز قایل شد. برخی از نورونهای آوران پیامهایی را از عضلات به مرکز منتقل می کنند که در تعادل اندامهای حرکتی دخالت دارند. بسیاری از مؤلفین ترجیح میدهند که به این دسته از نورونها، نورون حسی اطلاق نکنند. عصبی که صرفاً حاوی تارهای حسی یا حرکتی باشد تقریباً در بدن انسان وجود ندارد. بیشتر اعصاب محیطی، اعصاب مخلوط هستند به این معنی که حاوی تارهای آوران و وابران با هم هستند.
نادر بودنِ عصبهای خالص حرکتی یا عصبهای خالص حسی، عجیب نیست. آیا میتوان مثلا محله یا منطقه ای را فرض کرد که کابلهای تلفن، به صورت یکطرفه فقط پیام ها را ببرند یا فقط آنها را به مرکز برسانند؟ اگر عصبی برای مثال انگشتان دست راست را تعصیب میکند بهتر است که عصبی که مانند یک کابل پر از سیم، به آنجا میرود هم حاوی تارهای حسی باشد که از پوستِ دست به مرکز پیام برساند و هم حاوی تارهای حرکتی باشد که دستورات انقباض و انبساط را به عضلات انگشتان میبرد.
فرض کنید که درداخل یک کابل تلفن فقط و فقط سیمهای مسی، بدونِ روکشهای پلاستیکی وجود داشته باشد. چنین کابلی در انتقال پیام میان مراکز و اندامها کاملاً ناکارا خواهد بود، چرا که پیامها در میان راه از سیمی به سیم دیگر منحرف خواهد شد. روکشهای پلاستیکی سیمهای مسی، از فرسایش و خوردگی آنها نیز جلوگیری می کنند و از نظر مکانیکی نیز از آنها حمایت می کنند. آکسونهای داخل یک عصب نیز از چنین روکشهایی برخوردارند و ساختارهای متنوعی در عصب وجود دارند که از آنها حمایت مینمایند. میلین و اندونوریوم از جملۀ این ساختارها هستند که متعاقباً با آنها آشنا خواهید شد.
تارهای آوران پس از گذشتن از گانگلیون ریشۀ خلفی، از طریق ریشۀ خلفی وارد نخاع میشوند و در مقابل، مسیرتارهای وابرانِ حرکتی از نخاع؛ ریشۀ قدامی است. تارهای آوران و تارهای وابران پس از خروج از نخاع، به هم میپیوندند و به این ترتیب یک عصب نخاعی تشکیل میشود که عصب مخلوط تلقی میشود و شامل تارهای حسی و حرکتی است. یک عصب نخاعی همچنان که از نخاع دور میشود شاخه شاخه میشود و به اندامها منشعب میگردد و تارهای حسی و تارهای حرکتی خود را به نقاط هدف خود میفرستد که این نقطۀ هدف میتواند یک پایانۀ حسی یا یک تار عضلانی باشد.
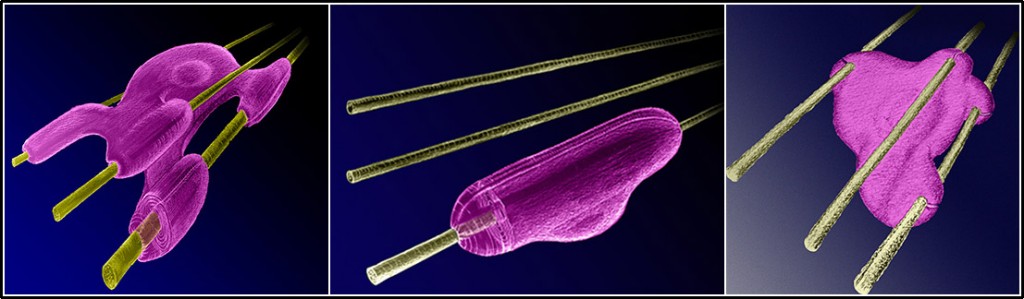
آکسونِ میلینه و آکسونِ غیر میلینه (شکل ۵)
همانطور که قبلاً اشاره شد، یک آکسون ممکن است تا چند سانتیمتر و حتی تا یک متر درازا داشته باشد. به این ترتیب محتوای این آکسون و غشاءِ آن، بسیار دور از هستۀ سلول است و ادارۀ اعمالِ حیاتیِ این آکسونِ دور از هسته باید به طریقی، تأمین شود. بسیاری از نیازهای حیاتیِ این قطعاتِ دور از هسته بر عهدۀ سلول شوان است. به این ترتیب که سلول شوان، که در لا به لای آکسونها قرار گرفتهاند، سیتوپلاسم خود را کِش داده، دورِ آکسونها را احاطه میکند و به این ترتیب علاوه بر عایق کردنِ آکسون برخی از نیازهای متابولیک آن قطعه از آکسون را که احاطه کرده است، تأمین میکند. یک سلول شوان ممکن است قسمتی از سیتوپلاسم خود را دور چند صد میکرون از این آکسون محیط کند و در عین حال ممکن است این عمل را با ۳۰ آکسون دیگر نیز انجام دهد. به چنین آکسونی، آکسون غیر میلینه میگویند. در آکسونِ غیر میلینه، آن فضایی که غشاء و سیتوپلاسمِ شوان در اختیار آکسون قرار داده تا آکسون در آن جایگیر شود را مزاکسون میخوانند.
گاهی یک سلول شوان همۀ سیتوپلاسم خود را فقط به یک تکه از یک آکسون اختصاص میدهد و در این حالت سیتوپلاسم خود را به همراهِ غشاءِ خود دور این تکه از آکسون دهها بار میپیچاند. البته در این حالت در این ناحیه، چیز زیادی از سیتوپلاسم باقی نمیماند، و تنها چند صد لایه غشاء سلول است که دور تا دور این تکه از آکسون را احاطه کرده است. به چنین آکسونی، آکسونِ میلینه میگویند. به این ترتیب ممکن است یک آکسون میلینه در طولِ مسیر خود چند صد یا چند هزار سلول شوان را به خدمت گرفته باشد؛ اما توجه داریم که هر شوان، تنها یک تکه از یک آکسون را با غشاء در هم پیچیدۀ خود احاطه کرده است. [۱۱]
همچنین باید توجه داشته باشیم که آکسون غیر میلینه نیز در طول مسیر خود شوانهای متعدد را به خدمت گرفته اما اولاً شوان فقط به سادگی قسمتی از آن را احاطه کرده و دور آن نپیچیده است و ثانیاً ممکن است این آکسون یکی از دهها آکسونی باشد که این شوانِ خاص آن را حمایت کرده است.
شکل ۵– آکسون میلینه و غیر میلینه؛ شکل شماتیکِ سمت راست، چند آکسون غیر میلینه را نشان میدهد که توسط سلول شوان (یا الیگودندروسیت) حمایت شده است. هر سلول حامی، قطعاتی از چندین آکسون مجاور را احاطه میکند. سیتوپلاسمِ سلول شوان همۀ محیط آکسون را به طور کامل احاطه نمیکند، شکاف بسیار بسیار باریکی که دو قسمت سیتوپلاسم شوان در آن شکاف به هم نزدیک میشوند مدخل مزاکسون است. شکل میانی و شکل سمت راست، آکسون میلینه را در اعصاب محیطی و دستگاه عصبی مرکزی نشان میدهند. شوان در اعصاب محیطی و الیگودندروسیت در دستگاه عصبی مرکزی با گرداندن چند صد بارۀ سیتوپلاسم خود به گرد آکسون آن را میلینه میکند.هر شوان فقط “یک” قطعه از “یک” آکسون را فرا میگیرد، اما هر الیگودندروسیت ممکن است چند قطعه از چند آکسون را حمایت کند. در آکسونهای میلینه نیز مزاکسون تعریف شده است.در این طرحهای شماتیک، مقیاسها رعایت نشده است.
در آکسونِ میلینه همانطور که گفتیم؛ یک شوان تنها قسمتی از مسیر آن را با لایه های متعددی از غشاءِ خود احاطه میکند. و قطعۀ مجاور، در اختیار شوانِ دیگری قرار میگیرد تا آن را میلینه کند. در فاصلۀ دو روکشِ میلینی فاصلۀ بسیار کوچکی وجود دارد که برهنه است و میلین آن را نپوشانده است. این فاصلۀ کوچک را به افتخار کاشفِ آن، گرۀ رانویه نام گذاری کرده اند. به این ترتیب درطولِ یک آکسونِ میلینه، به فواصلِ معین، گرۀ رانویه وجود دارد (شکل۷). این ساختار، در مجموع موجب میشود که سرعتِ جریانِ پیام عصبی در آکسون به مراتب سریعتر شود. برای فهم کیفیت این عمل و اثر این ساختارِ تخصصی در سرعت جریانِ پیام لازم است فیزیولوژیِ جریان عصبی و پتانسیل عمل را بشناسیم که در منابع فیزیولوژی به تفصیل در این باره بحث شده است. یکی از بهترین منابعی که این کارکرد به همراه شیوۀ انتقال پیام عصبی از آغاز تا پایان در آن شرح داده شده است کتاب اصول علوم عصبی به سرویراستاریِ “کاندل” است [۶].
تارهای عصبی موجود در اعصاب را با توجه به ساختار و کارکردشان به سه نوع کلی تقسیم بندی می کنند:
تارهای نوع الف (A) تارهای میلینه هستند که ضخامتی در حدود ۴ تا ۲۰ میکرون دارند و پیام عصبی را با سرعتی بالا در حدود ۱۵ تا ۱۲۰ متر در ثانیه، انتقال میدهند. تارهای حرکتیِ محرّکِ تارهای عضلانیِ اسکلتی، و تارهای حسی از این نوع اند.
تارهای نوع ب (B) نیز میلینه هستند که قطری در حدود ۱ تا ۴ میکرون دارند و سرعت پیام در آنها حدود ۳ تا ۱۴ متر در ثانیه است. تارهای عصبی خودکارِ پیش عقده ای (فیبرهای عصبیِ اتونومِ پیش گانگلیونی) از این نوع هستند.
تارهای نوع ج (C) قطری کمتر از ۱ میکرون دارند و سرعت پیام در آنها از ۲ دهم تا ۲ متر در ثانیه است. تارهای خودکار و تارهای منتقل کنندۀ پیام درد، از این نوع هستند.
بافت پیوندی در عصب
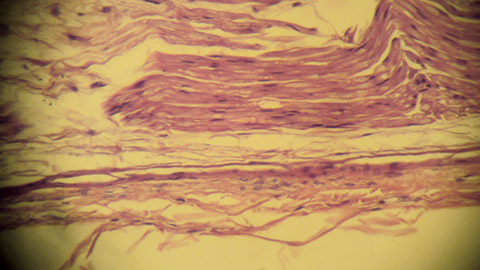
دورادور هر آکسون را یک لایۀ نازک از بافت همبند پوشانده است و مانند تونلی در همۀ مسیر آکسون را همراهی میکند. این بافت حاوی صفحۀ پایه (لامینا بازال)و ملکولهای مربوط به این ساختار است. برخی ملکولهای موجود در صفحۀ پایه در آزمایشات، خاصیتهای مشخصی را از خود بروز دادهاند که نشان دهندۀ آن است که برای ترمیم عصب و راهنماییِ عصب در مسیری مشخص در هنگام ترمیم و رشد، نقش بنیادین دارند. به همین دلیل است که بسیاری از محققین حوزۀ ترمیم اعصاب علاقمند به ملکولها و هندسۀ این ساختارها هستند. این لایۀ بسیار نازک را که تنها یک آکسون را احاطه کرده است، آندونوریوم نامیدهاند. کلّ عصب نیز توسط یک لایۀ ضخیم از بافت پیوندی موسوم به اپینوریوم روکش شده است که نقشِ تمام عیاری در حمایت مکانیکیِ عصب دارد و آن را در مقابل نیروهای مکانیکی که به آن وارد میشود محافظت میکند. پِرینوریوم، لایهای از بافت پیوندی است که از لحاظ ضخامت ما بین آندونوریوم و اپینوریوم است و در درون عصب یک دسته از آکسونها را در بر گرفته است. تفاوت پرینوریوم و آندونوریوم و نیز تفاوت آن با اپینوریوم تنها در ضخامت و ساختار ظاهری نیست، تراوایی و خاصیت نفوذپذیری پِرینوریوم با دو نظیر پیوندی خود متفاوت است. پرینوریوم نقشی مهم در ایجاد سد خونی-عصبی دارد و در ادامۀ مسیر خود به سد خونی – مغزی در نخاع و مغز میپیوندد.
به مجموعه آکسونهایی که درونِ یک پرینوریوم قرار گرفتهاند؛ یک دسته (فاسیکول، باندل) میگویند.
پرینوریوم همچنین مورد توجه جراحان نیز هست، از این جهت که ساختاری است که به جهت ضخامتِ قابل قبول آن میتوان آن را در صورت آسیب دیدن و بریده شدن، مورد جراحی قرار داد و به تکۀ مقابل خود بخیه زد؛ البته با نخهای بسیار ظریف و زیر میکروسکوپ. با دوختنِ پرینوریوم به جای دوختنِ صِرفِ اپینوریوم، نتیجۀ بهتری در ترمیم عصب به دست میآید.
در بافت همبندِ درونِ عصب، فیبروبلاست، ماکروفاژ و ماستسِل های متعدد وجود دارند. همچنین، بافت همبند عصب بسترِ عبورِ عروقی است که مثل هر جای دیگر برای انتقال اکسیژن و مواد غذایی به هر بافت زنده از جمله آکسونها ضروری هستند.
یک شریان همچنان که از اپینوریوم به داخل عصب نفوذ میکند، منشعب شده، باریکتر میشود و در پرینوریوم به شریانک (آرتریول) و در اندونوریوم به مویرگ تبدیل میشود و برای خدمت رسانی به آکسونها و سلولهای دیگر موجود در عصب آماده میشود.
شکل ۶- مقطع طولی از یک عصب محیطی در بزرگنمایی متوسط. آکسون در زیر میکروسکوپِ نوری به سختی دیده میشود. آنچه قابل تشخیص است آکسونهای میلینه هستند که حدودِ آن را میلینِ اطراف، متمایز میکند. تموجی که درمسیر جریان دستۀ آکسونها دیده میشود، تقریباً همیشه در اعصاب دیده میشود، مگر آن که هنگام تثبیتِ عصب در فرمالین، آن را تحت کشش قرار داده باشیم. در پایین، اپینوریوم به همراه کلاژن قرمز رنگ و چند فیبروبلاست دیده میشود. در مسیر آکسونها گره های رانویه را میتوان دید. دیدن گره رانویه در بزرگنمایی بالاتر (شکل ۷) آسانتر است. هسته های میان آکسونها اغلب مربوط به سلولهای شوان است.
بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی هماتوکسیلین-ائوزین – تهیه شده در کارگاه فرزاد – ۱۳۸۷
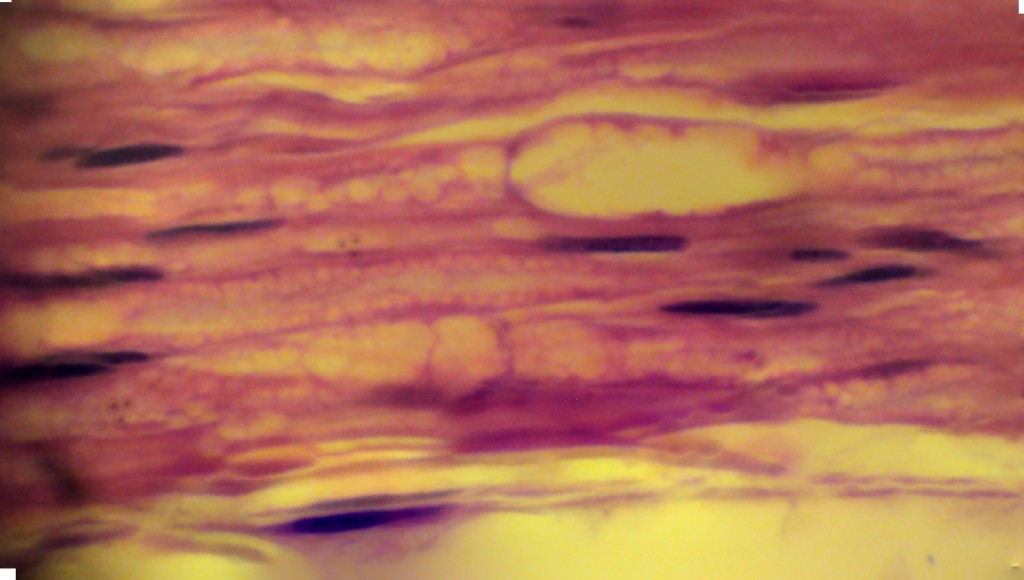 شکل ۷- دو گره رانویه در دو عصب موازی به وضوح دیده میشود. منظرۀ کفالود غلاف میلین طبیعی نیست و ناشی از “دستکاری” هنگام تثبیت است. در پایینترین قسمت عکس، خطی افقی همۀ میدان دید را طی کرده است که به احتمال قوی پرینوریوم است. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی هماتوکسیلین-ائوزین – تهیه شده در کارگاه فرزاد – ۱۳۸۷
شکل ۷- دو گره رانویه در دو عصب موازی به وضوح دیده میشود. منظرۀ کفالود غلاف میلین طبیعی نیست و ناشی از “دستکاری” هنگام تثبیت است. در پایینترین قسمت عکس، خطی افقی همۀ میدان دید را طی کرده است که به احتمال قوی پرینوریوم است. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی هماتوکسیلین-ائوزین – تهیه شده در کارگاه فرزاد – ۱۳۸۷
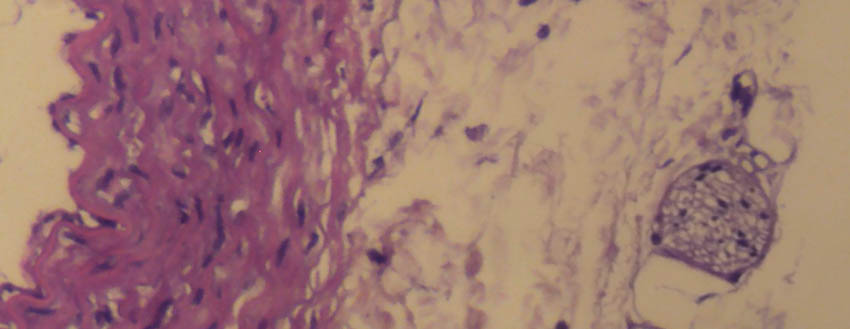 شکل ۸- مقطع عرضی یک عصب کوچک (در چپ) و دیوارۀ یک شریان (در سمت راست). شرایین و اعصاب خیلی وقتها، با هم و در کنار هم به سوی اندام و بافت هدف طی مسیر می کنند. رنگامیزی هماتوکسیلین ائوزین برای تشخیص اجزاء عصب، رنگامیزیِ مناسبی نیست. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی هماتوکسیلین، ائوزین – تهیه شده در کارگاه فرزاد
شکل ۸- مقطع عرضی یک عصب کوچک (در چپ) و دیوارۀ یک شریان (در سمت راست). شرایین و اعصاب خیلی وقتها، با هم و در کنار هم به سوی اندام و بافت هدف طی مسیر می کنند. رنگامیزی هماتوکسیلین ائوزین برای تشخیص اجزاء عصب، رنگامیزیِ مناسبی نیست. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی هماتوکسیلین، ائوزین – تهیه شده در کارگاه فرزاد
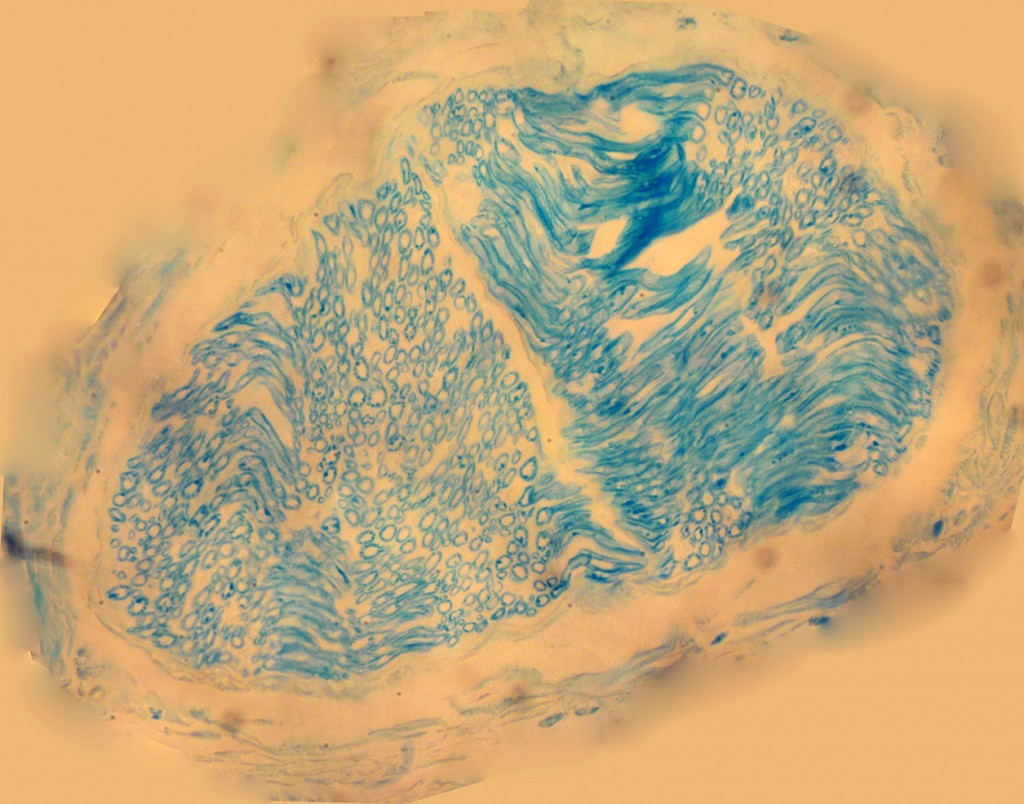 شکل ۹- مقطع عرضی از یک عصب متوسط؛ در این رنگامیزی اختصاصی برای آکسونها تشخیص آکسونهای میلینه با تمایز قابل توجهی آسانتر شده است. در این نوع رنگامیزی از فلز مس استفاده شده. عصب میل زیادی به ترکیبات فلزات، بخصوص فلزات سنگین دارد. بهترین رنگهایی که برای دستگاه عصبی استفاده می کنند ترکیباتِ مس، طلا، نقره و اسمیوم است. به دلیل تموجی که این عصب داشته؛ در سمت راست مقاطعِ اریب و تا حدی طولی از آکسونها و در سمت چپ مقاطع عرضی از آکسونها نمایانده شده اند. در دور کل عصب اپینوریوم قابل مشاهده است اما اندونوریوم به دشواری دیده میشود بنابراین آکسونهای نوع ج، همچنان غیرقابل تشخیص هستند. هر دایرۀ آبی رنگ، که مثل یک دونات است غلافِ میلینِ یک آکسون است و یک آکسون را احاطه کرده. برای دیدن عکس بزرگتر روی آن کلیک کنید. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
شکل ۹- مقطع عرضی از یک عصب متوسط؛ در این رنگامیزی اختصاصی برای آکسونها تشخیص آکسونهای میلینه با تمایز قابل توجهی آسانتر شده است. در این نوع رنگامیزی از فلز مس استفاده شده. عصب میل زیادی به ترکیبات فلزات، بخصوص فلزات سنگین دارد. بهترین رنگهایی که برای دستگاه عصبی استفاده می کنند ترکیباتِ مس، طلا، نقره و اسمیوم است. به دلیل تموجی که این عصب داشته؛ در سمت راست مقاطعِ اریب و تا حدی طولی از آکسونها و در سمت چپ مقاطع عرضی از آکسونها نمایانده شده اند. در دور کل عصب اپینوریوم قابل مشاهده است اما اندونوریوم به دشواری دیده میشود بنابراین آکسونهای نوع ج، همچنان غیرقابل تشخیص هستند. هر دایرۀ آبی رنگ، که مثل یک دونات است غلافِ میلینِ یک آکسون است و یک آکسون را احاطه کرده. برای دیدن عکس بزرگتر روی آن کلیک کنید. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
 شکل ۱۰) مقطع طولی آکسون؛ درست در وسط این عکس که جزئی از عکس شکل ۹ است، یک گره رانویه دیده میشود. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
شکل ۱۰) مقطع طولی آکسون؛ درست در وسط این عکس که جزئی از عکس شکل ۹ است، یک گره رانویه دیده میشود. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
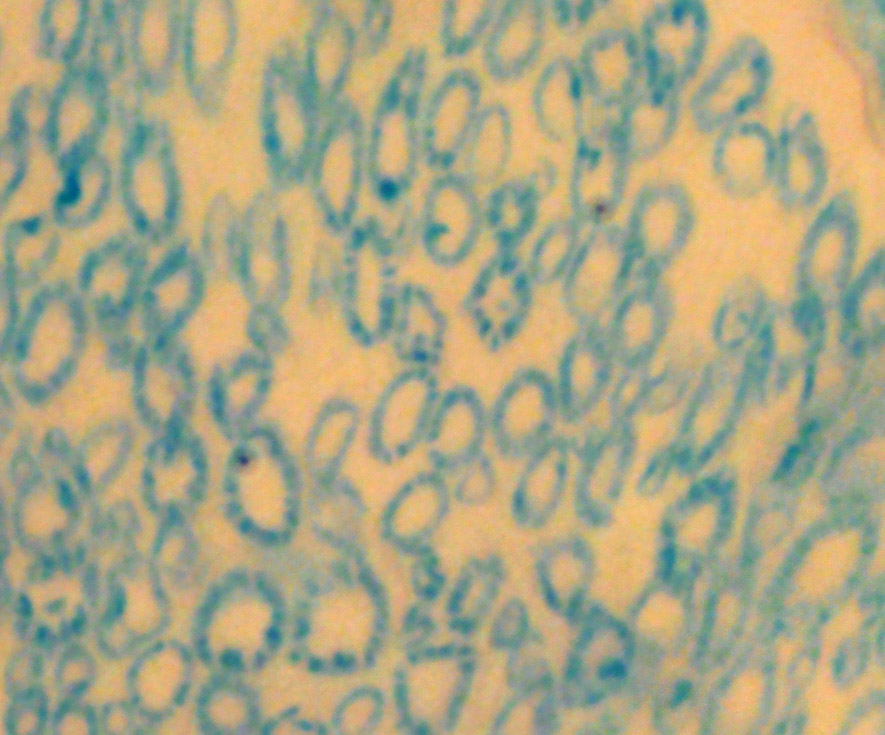 شکل ۱۱) مقاطع عرضی آکسونها؛ قسمتی از عصب نشان داده شده در شکل ۹٫ قانون عمومی این است که اگر آکسونی قطورتر باشد سرعت حرکت پیام در آن بیشتر است. برای دیدن عکس بزرگتر روی آن کلیک کنید. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
شکل ۱۱) مقاطع عرضی آکسونها؛ قسمتی از عصب نشان داده شده در شکل ۹٫ قانون عمومی این است که اگر آکسونی قطورتر باشد سرعت حرکت پیام در آن بیشتر است. برای دیدن عکس بزرگتر روی آن کلیک کنید. بزرگنمایی اصلی: ۱۰۰ برابر؛ رنگامیزی لوکسول آبی تند – عصب موش آزمایشگاهی سفید بزرگ (ماس) – تهیه شده در کارگاه فرزاد – ۱۳۸۹
مآخذ و منابع
برای دیدن مآخذ و منابع این لوح، به بافت عصبی مراجعه کنید.

ببخشید آیا مطالبی اینجا نوشتید کاملا صحیح ان؟
در علوم تجربی هرگز مطلبی کاملا صحیح نبوده است. مطالب این لوح همه از مآخذ ذکر شده آمده است.
امممم خوب بود
عالی بود
خبلی خیلی عالی بود